MENU
▶ ホーム
▶ 高品質な在宅緩和ケア
▶ 入院医療とのシームレス
▶ 医療機関の皆様
▶ 費用について
▶ 緩和ケア情報
▶ 採用情報
▶ tums

お問い合わせ(8:30-17:30)
03-6231-8471
在宅/入院の切れ目のない緩和ケア
tumsの在宅医療

お問い合わせ(8:30-17:30)
03-6231-8471

がんは、日本人の死因で最も多い病気で、3人に1人ががんで亡くなるといわれています。このように身近な病気であるがんで悩んでいませんか?
がん患者さんは、がん自体の症状のほかに、痛み、嘔き気、嘔吐、呼吸困難、倦怠感、などの様々な身体的症状や、様々なの精神的苦痛(落ち込み、悲しみ、不安など)を経験します。
これらの症状はがんの療養の経過中、程度の差はあっても多くの患者さんが経験し、その症状が患者さんの生活に大きな影響を及ぼすことが知られています。
多くの患者さんか経験する症状の一つに痛みがありますが、痛みを我慢してもよいことはありません。例えば痛みが原因で、夜眠れなくなったり、食欲がなくなったり、また体の動きが制限される、気分がふさぎがちになる、などのように 生活に大きな影響を及ぼします。
そうはいっても「がん自体の治療ではないから」と医療者や家族の方や相談できずにひとりで抱え込んでしまったり、「症状だけ良くしても、がんが治るわけではない」「気持ちの持ちようだから」と症状を和らげることに消極的な人もいます。
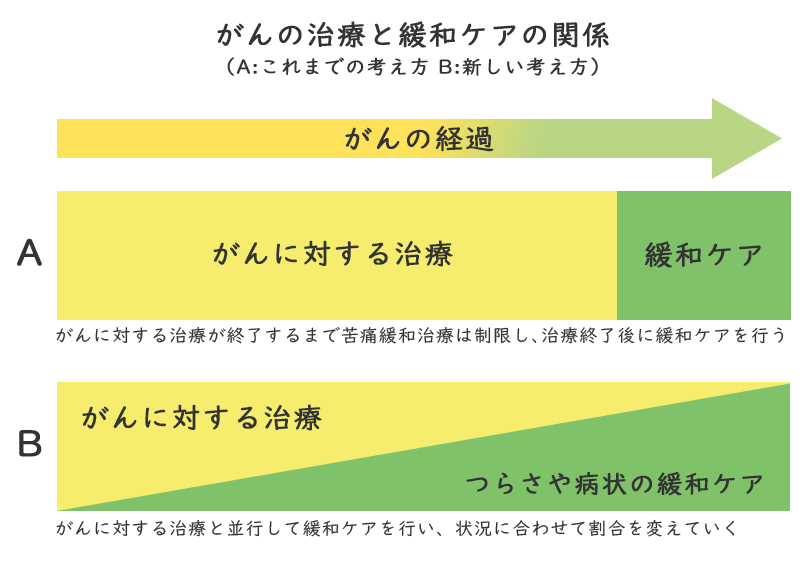
今までのがん医療の考え方では、「がんを治す」ということに関心が向けられ、医療機関でも患者さんの「つらさ」に対して十分な対応ができていませんでした。しかし、最近では、患者さんがどのように生活していくのかという「療養生活の質」も「がんを治す」ことと同じように大切と考えられるようになってきています。
2002年にWHO(世界保健機構)では「緩和ケア」を次のように定義しています。
「緩和ケアとは、生命を脅かす疾患による問題に直面している患者とその家族に対して、疾患の早期より痛み、身体的問題、心理社会的問題、スピリチュアルな問題に関してきちんとした評価をおこない、それが障害とならないように予防したり対処したりすることで、クオリティー・オブ・ライフ(QOL:生活の質)を改善するためのアプローチである。」
Palliative care is an approach that improves the quality of life of patients and theirfamilies facing the problem associated with life-threatening illness, through the prevention and relief of suffering by means of early identification and impeccable assessment and treatment of pain and other problems, physical, psychosocial and spiritual.
簡単に言えば「緩和ケア」とは、「病気に伴う心と体の痛みを和らげる」(厚生労働省緩和ケア推進検討会)ケアとなります。
「緩和ケア」とは、重い病を抱える患者さんやその家族一人一人の身体や心などの様々なつらさをやわらげ、より豊かな人生を送ることができるように支えていくケア(日本緩和医療学会による『市民に向けた緩和ケアの説明文』)とされています。
患者さんを「がんの患者さん」と病気の側からとらえるのではなく、「その人らしさ」を大切にし、身体的・精神的・社会的・スピリチュアル(霊的)な苦痛について、つらさを和らげる医療やケアを積極的に行い、患者さんと家族の社会生活を含めて支える「緩和ケア」の考え方を早い時期から取り入れていくことで、がんの患者さんと家族の療養生活の質をよりよいものにしていくことができると考えられています。
全人的苦痛(トータルペイン)
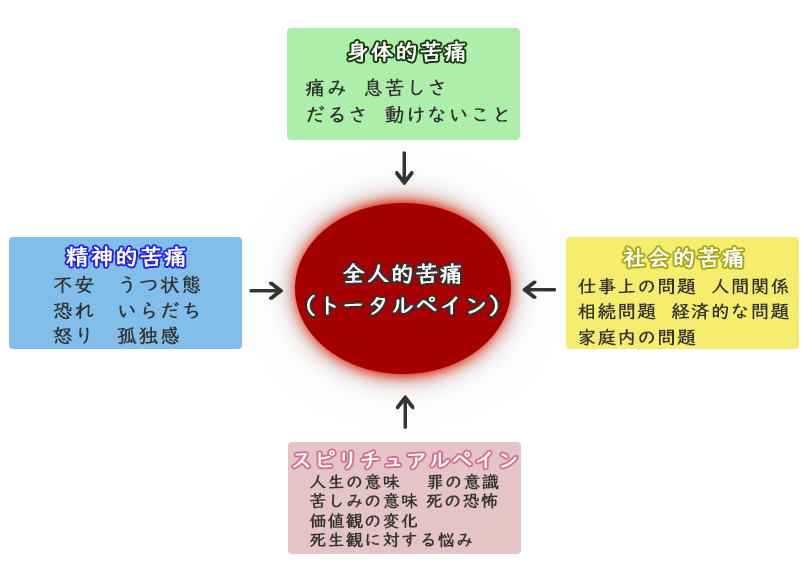
緩和ケアを受けると、こんなメリットがあります。
・がん治療中の苦痛を伴う症状(痛み、嘔気・嘔吐、呼吸困難など)が緩和され、治療に取り組む力がわいてきます。
・患者さんやご家族の不安や心配事など、心のつらさをやわらげるために緩和ケアのスタッフがお手伝いをします。
「緩和ケア」と聞くと、皆様どのようなイメージをお持ちですか?
「がん治療ができなくなった方への医療」「がんの終末期に受けるもの」と思っている方も、まだまだ多いようです。
「緩和ケア」を、がんの進行した患者さんに対するケアと誤解し「まだ緩和ケアを受ける時期ではない」と思い込んでしまう患者さんや家族は少なくありません。
しかし、緩和ケアは、がんが進行してからだけではなく、がんと診断されたときから必要に応じて行われるものです。
痛みや吐き気、食欲不振、だるさなど体の症状や、気分の落ち込みや孤独感、不安など心のつらさを軽減するため、また、自分らしい生活を送ることができるように、緩和ケアでは医学的な側面に限らず、幅広い対応をします。
例えば、がんと診断されたときには、ひどく落ち込んだり、落ち着かなかったり、眠れないこともあるかもしれません。抗がん剤や放射線治療では食欲がなくなったり、吐き気などの副作用が起こることもあります。
また痛みはがんの早い時期にも、進んだ時期にも見られる症状です。痛みが強いままではがんの治療もつらく、また生活への影響も大きくなってしまいます。
また、がんが進行した時期に、痛みや吐き気、食欲不振、だるさ、気分の落ち込み、孤独感などに対して適切な治療やケアを受けることは、生活を守り、自分らしさを保つことにつながります。
緩和ケアは、がんの治療中かどうかや、入院・外来、在宅療養などの場を問わず、いずれの状況でも受けることができるようになってきています。
入院で専門的な緩和ケアを受けるには、主に緩和ケア病棟への入院という方法と、緩和ケアチームによる診療という2つの方法があります。
入院以外では外来診療や在宅診療で緩和ケアを受けることができます。
「緩和ケアについて話を聞きたい」、「緩和ケアを受けたい」ときには、主治医や担当医、看護師等に相談してみましょう。
相談する場所がない、あるいは相談が難しいなどの場合は当グループでも対応可能です。
主に在宅診療でのご相談は篠崎駅前クリニック在宅診療部が、主に入院治療に関するご相談は東京さくら病院 又は タムス浦安病院にお問い合わせください。
わからない場合はどちらにご連絡していただいても構いません。
〇 在宅緩和ケア問い合わせ先電話番号
東京さくら病院(03-5664-1703)
タムス浦安病院(047-312-6765)
1.入院での緩和ケア
①緩和ケアチーム
がん治療と並行して受ける緩和ケアは、主に「緩和ケアチーム」が担当します。緩和ケアチームは、担当医や看護師などと協力して緩和ケアを提供します。
全国のがん診療連携拠点病院には、すべて緩和ケアチームがあります。これらの医療機関では、入院、通院治療を通じて緩和ケアを受けることができます。がん診療連携拠点病院以外の医療機関でも、緩和ケアチームが活動しているところがあります。
緩和ケアチームは体と心のつらさなどの治療のほか、患者さんの社会生活や家族を含めたサポートを行うために、さまざまな職種のメンバーが関与しています。担当医や看護師に加えて、緩和ケアチームの診療を受けることで、担当医が変わることはありません。緩和ケアチームの診療は、担当医から勧められることもありますが、患者さんや家族から希望することもできます。つらい症状が続いている場合には、我慢しないで緩和ケアを受けましょう。
②緩和ケア病棟
緩和ケア病棟では、がんの進行などに伴う体や精神的な症状があり、がんを治すことを目標にした治療(抗がん剤治療やホルモン療法、放射線治療や手術など)が困難となったり、あるいはこれらの治療を希望しない方を主な対象としています。
がんに伴う体の痛みは、鎮痛薬を適切に使うことで和らげることができます。
必要な鎮痛薬の量は、痛みの原因や、強さ、鎮痛薬に対する反応の個人差などによって異なります。そのため、それぞれの患者さんにとって十分に痛みを止めることができる量を、患者さんに鎮痛薬の効果を尋ねながら痛みによる生活への影響がなくなる量まで調節していきます。なるべく早いうちに相談して十分な痛みの治療を受けられるようにしていくことが大切です。
1)医療用麻薬の誤解をなくしましょう
現在、痛みの治療に多く用いられるWHO方式がん疼痛治療法は、 世界的に、最も効果的で安全な治療法とされています。この方法では痛みの強さに従って段階的に鎮痛薬を使います。強い痛みにはモルヒネやオキシコドンなどの医療用麻薬が使われます。
モルヒネなどの医療用麻薬に対して、「中毒」「命が縮む」「最後の手段」といった誤ったイメージを持たれている方はいませんか?昔は、医療者の中にも誤った認識があり、間違った使用方法や説明方法を行っていた医療者もいたといわれています。そのため誤解されている患者さん・ご家族の方がいるかもしれません。しかし、世界における20年以上の経験や研究から、がんの痛みの治療には、モルヒネなどの医療用麻薬による鎮痛治療が効果的であり、誤解されているような副作用は、医師の指示のもと適切に使用している限り、 認められないことが明らかになっています。
医療用麻薬の一般的な副作用としては、吐気・嘔吐、眠気や便秘などがあります。
多くの副作用は対応ができるので、安心して痛みの治療を受けていただくことができます。
2)痛みは我慢しないで、自分で伝えましょう
痛みを我慢してもよいことはありません。例えば痛みが原因で、夜眠れなくなったり、食欲がなくなったり、また体の動きが制限される、気分がふさぎがちになる、などのように 生活に大きな影響を及ぼします。がんの痛みは軽いうちに治療を開始すれば、短期間に十分な鎮痛が得られることがほとんどです。
まずは自分の痛みを医療者に伝えることが大切です。
痛みなどの症状は、患者さんにしか分かりません。レントゲンやCTなどの画像検査を行えば痛みの原因は医療者にわかるかもしれませんが、痛み自体の程度は医療者にはわからないので具体的な表現をすることが重要です。例えば「いつから」「どこが」「どのようなときに」「どんなふうに」「どのくらい」痛むのかを、言葉にして表現することで、患者さんにしか分からない痛みを医療者も共有することができます。これらの情報についてメモを作って医師や看護師に見てもらうことも大変参考になります。また、痛みが日常生活のどんなところに影響しているかを伝えておくと、治療の目標がより明確になります。例えば、痛みで眠れなかったが、痛みがとれて眠れるようになった、などの出来事を話す方がよいでしょう。
とにかく遠慮されずになんでも医療者にお尋ねください。
緩和ケアで行われるケアは様々です。
以下に主な緩和ケアの内容を紹介します。
1. 自分の病気を知り、治療法の選択を助ける
2. 痛みなどのつらい症状を取り除くケア
① 痛みを取り除く
② 痛み以外の様々な症状を取り除く
3. 日常生活を取り戻すケア
① 食事を楽しむケア
② 苦痛や不快感を最低限にするための排泄のケア
③ 夜にぐっすり眠れるようにするケア
④ 好きな姿勢をとったり、自然な体位や寝返りをうつケア
⑤ からだをきれいに保つケア
⑥ 患者さんにとって心地よい環境を提供するケア
4. こころのふれあいを大切にし、元気になるケア
5. ご家族へのケア
6. ご自宅でも、緩和ケアを受けられるようにする
施設によっては緩和ケアに関して専門的知識や経験のある看護師(専門看護師、認定看護師なお)が勤務しています。
当グループではこれらの看護師に相談することが可能です。

